診療概要
脳神経外科で治療する病気は多岐にわたります。代表的なものはくも膜下出血に代表される脳血管障害とさまざまな種類の脳腫瘍です。それ以外にもてんかん、三叉神経痛や舌咽神経痛などの痛みに対する機能外科手術、変性疾患などに対する定位手術も含まれます。脳や脊髄を含む中枢神経系は人間が物事を感じ、判断し、適切に行動するための重要な器官です。これらが病気によって障害されると、人間として自由な行動が制限されてしまうことになります。この悪い状態をきちんと治し、元の正常な状態に戻すことがわれわれの使命であると考えます。ただし中枢神経という非常にデリケートな部位を治療する訳ですから慎重な判断、適切な治療が求められます。
当科では治療に携わる脳神経外科医全員が日本脳神経外科学会専門医です。さらに脳神経外科の細分化領域をカバーする日本脳卒中学会認定脳卒中専門医、日本脳卒中の外科学会技術指導医、日本神経内視鏡学会技術認定医、定位機能学会技術認定医が在籍しています。国内外を問わず、いろいろな病院で多くの実績を積んでまいりました日本最高レベルの医療技術を持つ当科のスタッフが、その技術・経験を全ての患者様に還元いたします。
- 脳血管障害の外科治療 ▼
- 良性脳腫瘍の外科治療 ▼
- 機能神経外科の治療 ▼
脳神経外科的手術症例数(2023年1~12月)
| 成田病院 | 三田病院 | 熱海病院 | |
|---|---|---|---|
| 脳神経外科的手術の総数 | 330 | 94 | 55 |
| 脳腫瘍 | |||
| (1)摘出術 | 30 | 25 | 7 |
| (2)生検術 (開頭術) | 0 | 0 | 0 |
| (2)生検術 (定位手術) | 1 | 1 | 0 |
| (3)経蝶形骨洞手術 | 7 | 20 | 0 |
| (4)広範囲頭蓋底腫瘍切除・再建術 | 4 | 1 | 0 |
| その他 | 3 | 0 | 0 |
| 脳血管障害 | |||
| (1)破裂動脈瘤 | 5 | 0 | 1 |
| (2)未破裂動脈瘤 | 11 | 1 | 2 |
| (3)脳動静脈奇形 | 1 | 0 | 1 |
| (4)頸動脈内膜剥離術 | 4 | 1 | 0 |
| (5)バイパス手術 | 0 | 0 | 1 |
| (6)高血圧性脳内出血 (開頭血腫除去術) | 16 | 1 | 2 |
| (6)高血圧性脳内出血 (定位手術) | 0 | 0 | 1 |
| その他 | 4 | 0 | 0 |
| 外傷 | |||
| (1)急性硬膜外血腫 | 2 | 0 | 0 |
| (2)急性硬膜下血腫 | 5 | 0 | 1 |
| (3)減圧開頭術 | 0 | 0 | 1 |
| (4)慢性硬膜下血腫 | 39 | 16 | 11 |
| その他 | 3 | 0 | 0 |
| 奇形 | |||
| (1)頭蓋・脳 | 3 | 0 | 0 |
| (2)脊髄・脊椎 | 0 | 0 | 0 |
| その他 | 0 | 0 | 0 |
| 水頭症 | |||
| (1)脳室シャント術 | 16 | 9 | 5 |
| (2)内視鏡手術 | 2 | 1 | 0 |
| その他 | 6 | 0 | 2 |
| 脊椎・脊髄 | |||
| (1)腫瘍 | 3 | 0 | 1 |
| (2)動静脈奇形 | 1 | 0 | 0 |
| (3)変性疾患 (変形性脊椎症) | 2 | 0 | 5 |
| (3)変性疾患 (椎間板ヘルニア) | 0 | 0 | 0 |
| (3)変性疾患 (後縦靭帯骨化症) | 0 | 0 | 0 |
| (4)脊髄空洞症 | 0 | 0 | 0 |
| その他 | 1 | 0 | 1 |
| 機能的手術 | |||
| (1)てんかん | 1 | 0 | 0 |
| (2)不随意運動・頑痛症 (刺激術) | 6 | 0 | 0 |
| (2)不随意運動・頑痛症 (破壊術) | 3 | 0 | 0 |
| (3)脳神経減圧術 | 77 | 0 | 1 |
| その他 | 0 | 0 | 0 |
| 血管内手術 | |||
| (1)動脈瘤塞栓術 (破裂動脈瘤) | 8 | 0 | 2 |
| (1)動脈瘤塞栓術 (未破裂動脈瘤) | 8 | 5 | 2 |
| (2)動静脈奇形 (脳) | 6 | 0 | 0 |
| (2)動静脈奇形 (脊髄) | 1 | 0 | 0 |
| (3)閉塞性脳血管障害の総数 | 31 | 3 | 7 |
| (3) (上記のうちステント使用例) | 11 | 3 | 5 |
| その他 | 11 | 0 | 1 |
| 脳定位的放射線治療 | |||
| 総数 ※脳神経外科的手術の総数には含めない | |||
| (1)腫瘍 | 0 | 0 | |
| (2)脳動静脈奇形 | 0 | 0 | |
| (3)機能的疾患 | 0 | 0 | |
| その他 | 0 | 0 | |
| その他 | |||
| 上記の分類すべてに当てはまらない症例 | 9 | 10 | |
1. 脳血管障害の外科治療
脳血管障害は生命に危機的状況をもたらすだけでなく、寝たきりになったり、自由な行動を制限したりする原因になります。適切な治療により健康寿命を延ばすことが可能になります。当科で行っている代表的な外科手術をお示しします。
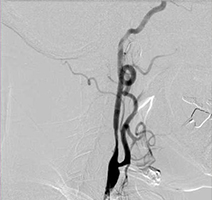
①くも膜下出血の原因となる脳動脈瘤(のうどうみゃくりゅう)の外科治療
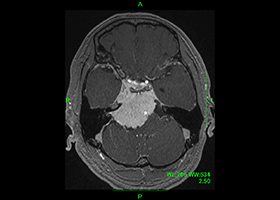
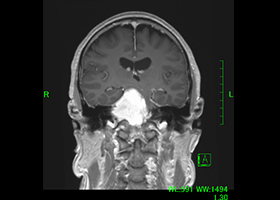
63歳女性、左眼視力低下で発症
[画像所見]
-
右 MRI画像 -
CT画像 左 -
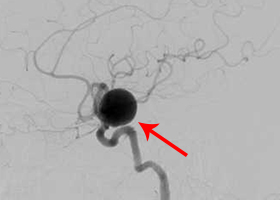
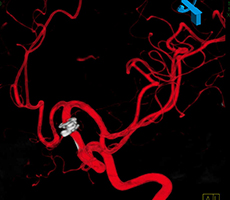
脳血管撮影画像
左眼の奥に大きな動脈瘤認めます。 -
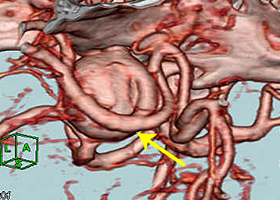
造影三次元CT画像
[手術方法]
左前頭側頭開頭で動脈瘤クリッピング術を行った。手術中は脳血管撮影装置を用いたHybrid手術を施行し、動脈瘤の消失を手術中に確認する。
-
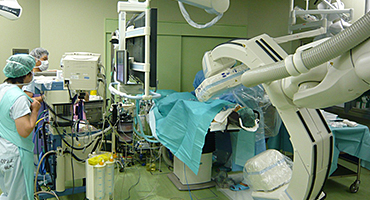
Hybrid手術 -
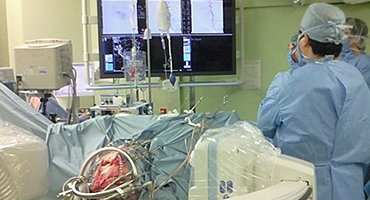
-

-
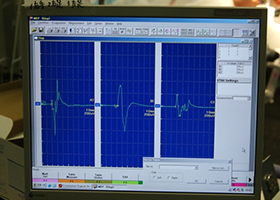
手術中MEP(運動神経)VEP(視力)モニタリングで術後の視力低下や手足の麻痺を予防します。
実際の手術所見
-
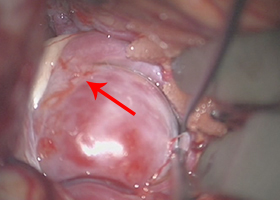
動脈瘤(赤矢印) -
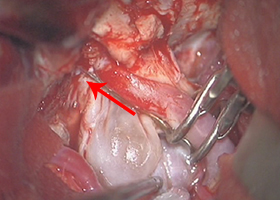
クリップ留置(瘤の消失:赤矢印)
手術中の脳血管撮影画像
-
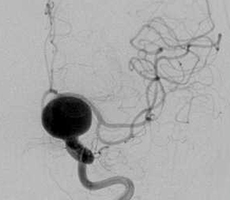
(手術前) -
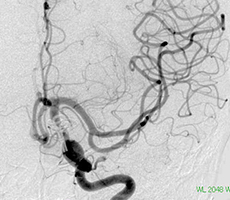
クリップ留置後、瘤(こぶ)は消失 -
(手術後) -
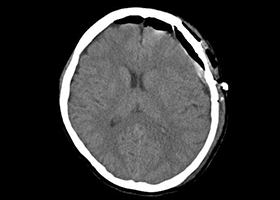
術後CT -

患者様は術前からあった左視力低下以外に神経症状なし。元気に自宅退院されました。
② 頚動脈狭窄症
脳梗塞の原因となる頚動脈狭窄症に対して内膜剥離術を行います。
56歳男性、左半身麻痺で発症しました。
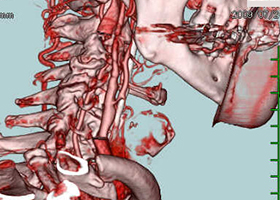
[術前画像所見]
右側で頸部内頚動脈が細くなっているため右脳に脳梗塞を生じた患者様です。
[手術所見]
手術で血管の内部で肥厚した内膜を除去します(内膜剥離術)。
-
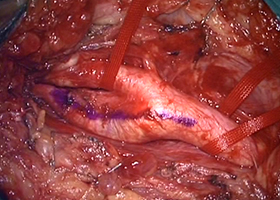
右頚動脈の露出 -
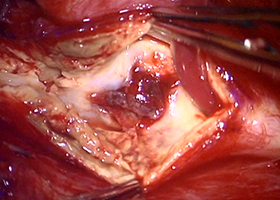
内部に充満したプラーク -
プラーク除去 -
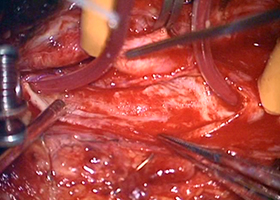
血管壁縫合
[術後画像所見]
-
術後造影CT -
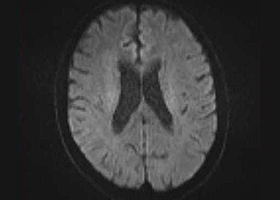
術後MRI拡散強調画像
頸部狭窄は解消しており、新たな脳梗塞など生じていません。
術後脳血流検査(SPECT)
脳血流は正常に保たれております。
③ もやもや病に対する頭蓋内外脳血行再建術
もやもや病は原因不明の進行性脳内血管狭窄疾患であり、国によって難病指定されている病気です。典型的には小児や若年成人に起こり、脳虚血(脳梗塞)、脳出血を生じます。頭蓋内外脳血行再建術(バイパス手術)が必要な場合があります。
38歳、もやもや病、左半身一過性脳虚血発作
[画像所見]
-
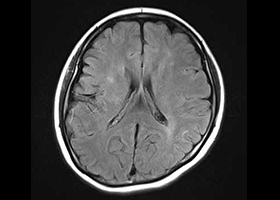
右 頭部MRI -
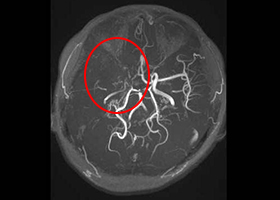
頭部MRA(脳血管の脱落、赤丸部) 左
[手術方法]
-
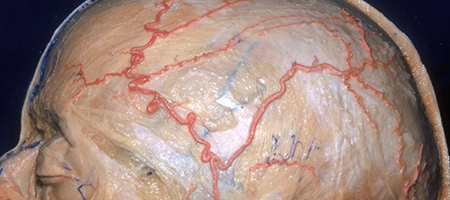
頭皮の血管(浅側頭動脈)
頭皮の血管を脳表の血管に吻合します。
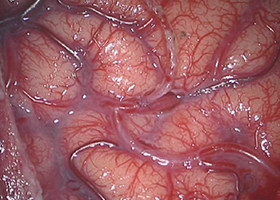
実際の手術
-
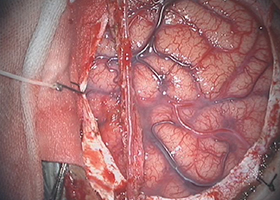
浅側頭動脈と脳表の血管 -
頭皮と脳表血管の吻合 -
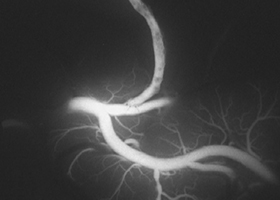
術中蛍光撮影でバイパス血流の確認 -
脳表を筋肉で覆う。
[術後画像検査]
-
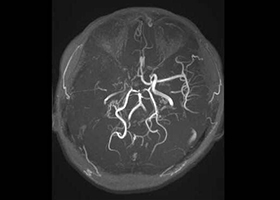
術前MRA -
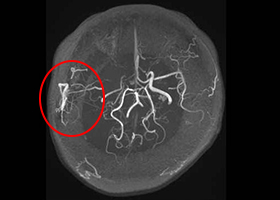
術後MRA
術後はバイパス血管が脳内に向かって出現しています(赤丸印)。
術後脳血流検査(SPECT)
-
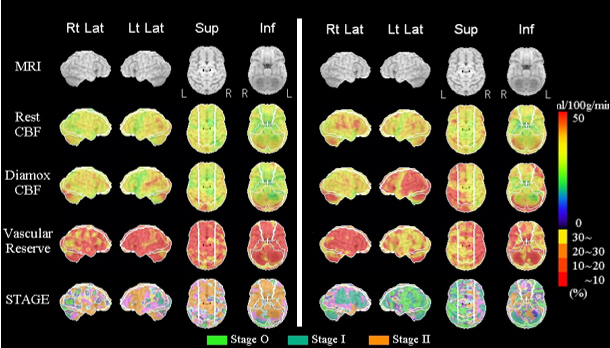
術前 術後
術前血行不良であった領域(オレンジ部)が術後には血流改善(緑色)している。患者様の症状は消失し、社会復帰されました。
2. 良性脳腫瘍の外科治療
当科では主に髄膜腫および神経鞘腫の治療に力を入れています。
① 髄膜腫(特に頭蓋底部)
髄膜腫は脳を覆っている硬膜という組織から発生する良性腫瘍です。脳表にできたものは摘出が容易ですが、脳深部(特に頭蓋底部)にできたものは脳実質や神経、血管を巻き込みながら腫瘍が存在しているので摘出は困難です。当科では術中ナビゲーションシステムや神経生理学的モニタリングを使用しながら安全かつ効率的な手術を行っています。
症例1)65歳男性、頭蓋底部巨大髄膜腫、外科手術のみ
[画像所見]
MRI造影検査で巨大脳腫瘍を認めます。
-
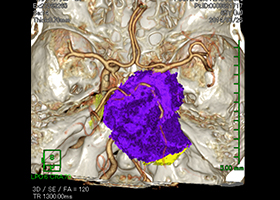
造影3DCT検査:錐体斜台部巨大髄膜腫認め
神経や血管を巻き込んでいます。 -
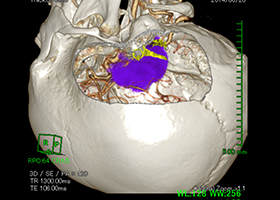
術前手術シュミレーション
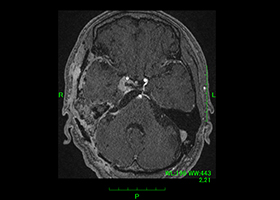
-
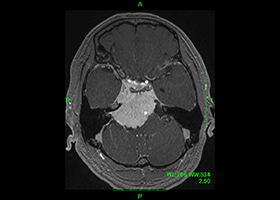
術前 -
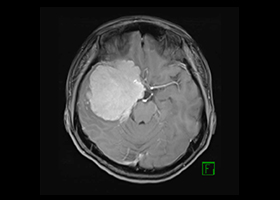
術後腫瘍は全摘出されました。
症例2)31歳女性、頭蓋底部巨大髄膜腫、外科手術+放射線治療
[画像所見]
-
術前 -
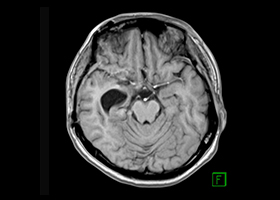
術後
腫瘍はほとんど消失しています。術後患者さんは右眼瞼下垂、複視(動眼神経麻痺)生じましたが、自宅退院されました。
② 神経鞘腫
神経鞘腫は神経の外側を覆っている膜(鞘:さや)から発生する腫瘍で、多くは軟部組織の末梢神経から発生します。中枢神経系では、大部分が第8脳神経(聴神経)より発生し難聴や小脳失調、水頭症などの原因となります。まれに第5脳神経(三叉神経)やその他の脳神経にも発生します。良性腫瘍ですから、完全に切除できれば再発はありません。しかし、頭蓋内神経鞘腫は小さい病変であれば摘出が可能ですが、大きな病変となり、脳神経や血管、脳を巻き込むようになると手術で完全に摘出することは困難となります。外科的切除のほかに放射線治療も行われています。予後は良好ですが、神経の機能障害が残ることがあります。
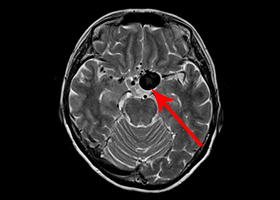
症例1)52歳女性 左聴神経鞘腫、外科治療のみ
[画像所見]
-
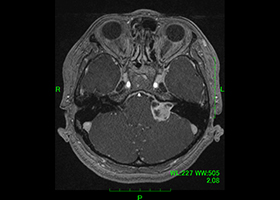
術前MRI:右内耳道内に脳腫瘍を認めます。
[手術所見]
-
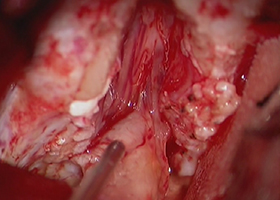
内耳孔内の腫瘍摘出 -
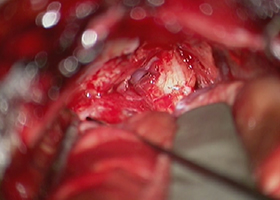
顔面神経の温存 -
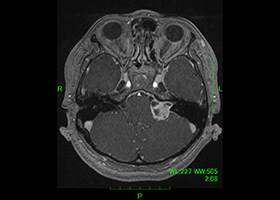
術前MRI -
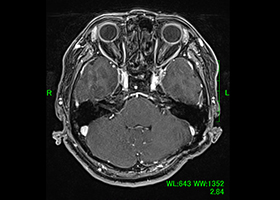
術後MRI、腫瘍消失、顔面神経麻痺なし。
症例2)38歳女性、左三叉神経鞘腫、外科治療のみ
[画像所見]
-
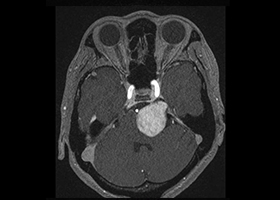
頭部MRI造影検査:右三叉神経部に大きな腫瘍あり。
[手術所見]
-
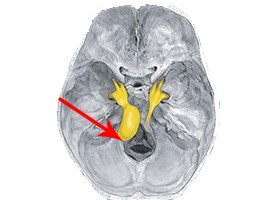
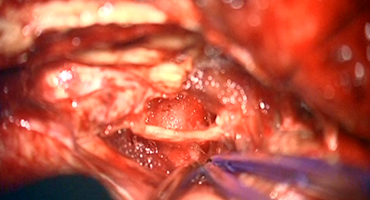
内耳孔内の腫瘍摘出 -
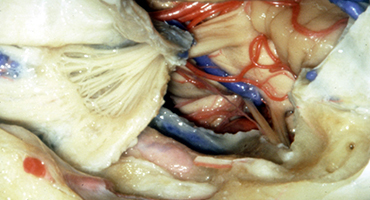
手術で予想される病変部位 -
手術(体位および皮膚切開)、ナビゲーションシステムの使用 -
実際の手術
[術後画像所見]
-
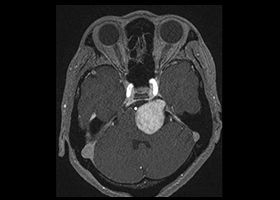
術前 -
術後、腫瘍は大部分が摘出されています。 -

術後、患者さんは元気に自宅退院されました。
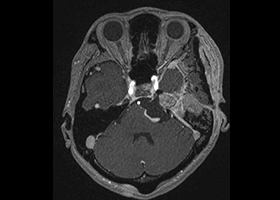
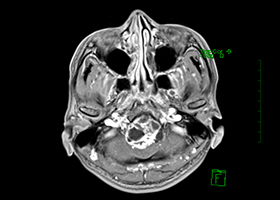
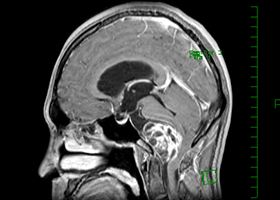
症例3)31歳男性、延髄前面巨大舌下神経鞘腫
[画像所見]
-
嚥下困難、四肢麻痺で発症しました。 -
-
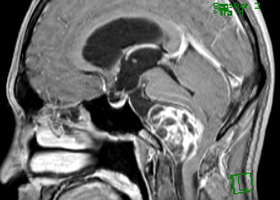
術前 -
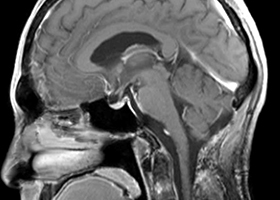
術後 -
術後、患者さんは元気に自宅退院されました。
3. 機能的脳神経外科
① 三叉神経痛、舌咽神経痛、片側顔面けいれんなど
脳神経が動脈に圧迫されて生じる疾患郡の中に三叉神経痛、舌咽神経痛、片側顔面けいれんなどがあります。神経と血管の圧迫を解除(減圧)すれば症状は消失します。
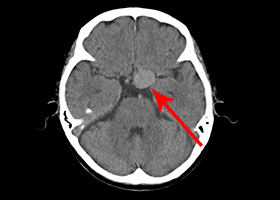
53歳女性、左舌咽神経痛
[画像所見]
-
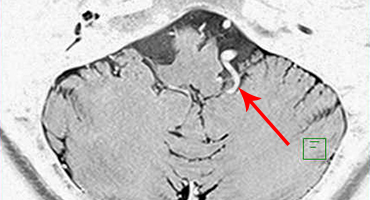
頭部MRI -
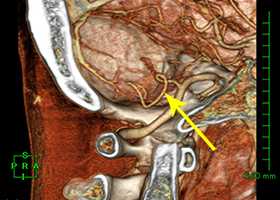
頭部造影三次元CT
左後下小脳動脈が左舌咽神経を圧迫していたために左咽頭部を中心に激しい痛みが生じていました。
[画像所見]
-
体位 -
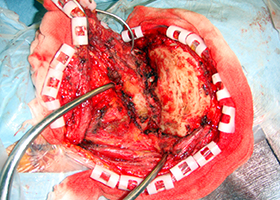
開頭 -
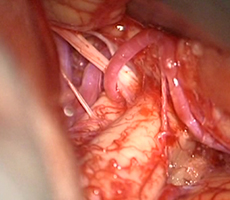
左後下小脳動脈(黄色矢印)が
左舌咽神経を圧迫 -
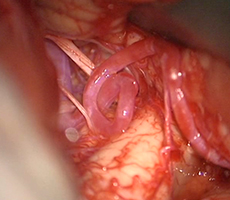
左後下小脳動脈を手前に移動 -
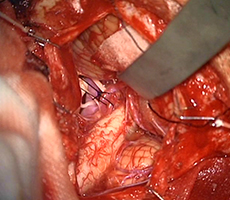
減圧完了
[術後画像所見]
-
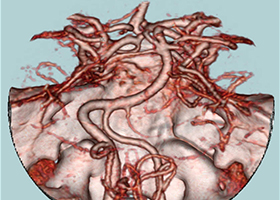
術前造影三次元CT -
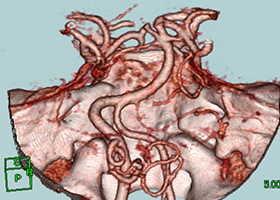
術後造影三次元CT
左後下小脳動脈(黄色矢印)は術後に本来の位置から移動している。舌咽神経への血管圧迫が解除されたため、術後に患者様は舌咽神経痛が消失した。
② 不随意運動症
不随意運動とは、自分の意思に関係なく体が勝手に動いてしまう現象のことをいいます。不随意運動の程度は軽度~重度なものまで含まれ、その原因は様々です。疾患により、内服薬や注射薬などによる治療が行われますが、特に、パーキンソン病、本態性振戦、ジストニアなどに伴う不随意運動の手術治療として、脳深部刺激療法という選択肢があります。手術で脳の深部に電極を埋め込み、電極に電流を流すことによって、目標とする神経核の細胞活動を抑制し、症状を改善させる治療法です。
例えば、パーキンソン病においては、"off期"といって、抗パーキンソン病薬の効果が切れている時間帯が出現してくることがあります。このような患者さんに、脳深部刺激療法を行うと、off期の症状が改善されるため、特に抗パーキンソン病薬の効果がはっきりわかる人ほど、この手術が有効といわれています。また、抗パーキンソン病薬の治療をしていて、手足や体がくねくねと動き出すような不随意運動(ジスキネジア)が出現することがあります。通常や薬剤の調整を行いますが、それでもコントロールが困難で、かつ体力を消耗するような激しいジスキネジアの場合も、脳深部刺激療法を行うことがあります。
-
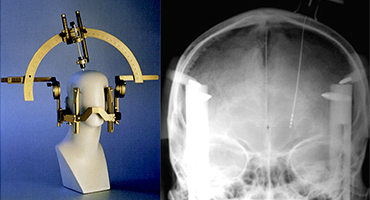
定位脳手術装置で、脳深部に電極を留置します。 -
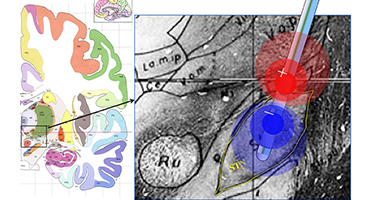
視床下核に留置した電極に電流を流し
神経核の細胞活動を抑制し、治療します。
難治性てんかん
てんかんの治療は抗てんかん薬などの薬での治療が中心ですが、薬物治療で発作の抑制が困難な難治性てんかんに対しては、様々の検査を行い、てんかん焦点を同定して外科的に切除する治療があります。この治療により、抗てんかん薬の減量が可能になることや、てんかんの回数を減らす効果が期待されます。また、てんかん焦点の特定が困難な場合や、てんかん焦点が脳の運動や言語など、重要な機能に関連する領域にある場合は、手術により、脳表に電極を留置し、脳表から直接脳波を記録したり、電気刺激したりすることによって、てんかん焦点を同定しつつ、切除できるかどうかを検討することがあります。切除が困難な症例でも、迷走神経刺激療法という手術で治療可能な場合があります。この治療は、首の左側にある迷走神経に電極を巻き付け、電気刺激を行うことによって、てんかん発作の頻度や程度を軽くする治療です。
-
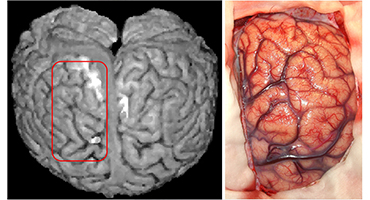
後頭葉てんかんの手術例です。 -
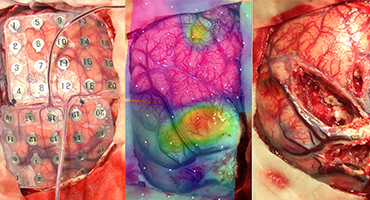
左:開頭して、脳の表面に電極を置きます。
中:脳表の電極から脳波を記録し、
てんかん焦点を同定します。
右:てんかん焦点を切除することで、
発作のコントロールが可能です。